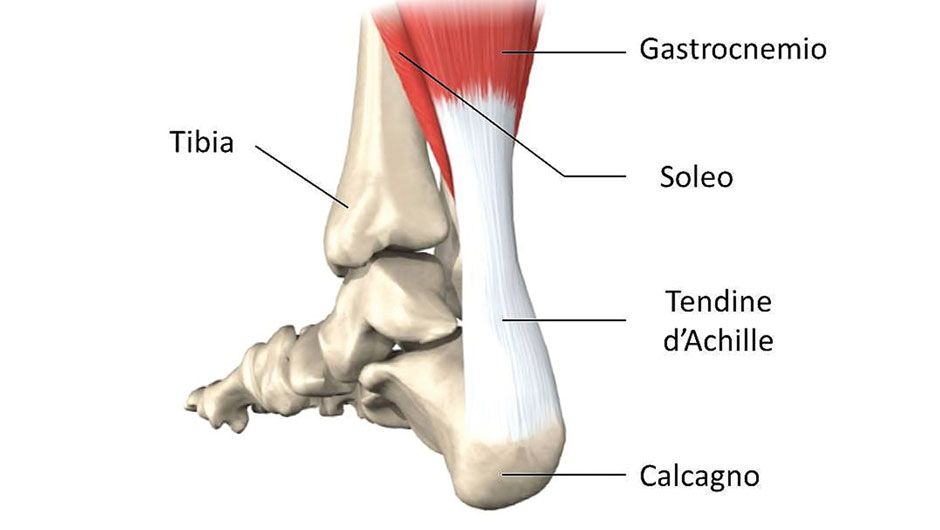
La rottura del tendine d’Achille è un’evenienza importante in campo traumatologico sportivo. Tipica degli sport legati a scatti violenti e ai salti, può manifestarsi anche in altre discipline sportive come lo sci. Illustri sciatori professionisti come Svindal e Moelgg hanno riportato da poco tempo la lesione di questo tendine, con conseguenze importanti in termini di ripresa sportiva e di preparazione agonistica. Il tendine d’Achille è una delle strutture anatomiche più importanti del nostro corpo. Origina dall’unione del muscolo gastrocnemio e soleo (polpaccio) e si inserisce a livello del calcagno realizzando un movimento biomeccanico articolare fondamentale: la spinta del piede.
Pur sopportando trazioni meccaniche notevoli, sino a 300 kg, il tendine è vulnerabile nella parte intermedia a causa della scarsa vascolarizzazione. La sua rottura non sempre è preceduta da sintomi premonitori (dolore, tumefazioni) e pertanto si manifesta come fatto acuto. L’evento propriamente traumatico è dominato da un dolore violento. Il soggetto avverte una sensazione come di una forte frustata, seguita da impossibilità alla deambulazione, con tendenza alla «caduta» del piede.
Tuttavia esistono fattori predisponenti a questo tipo di lesione, quali: sovraccarichi articolari, difetti posturali, microtraumi, calzature non adeguate, sovrappeso. La rottura viene detta sottocutanea (perché non avviene con ferite da taglio) ed è caratterizzata, all’ispezione del decorso del tendine, da una mancanza di continuità dello stesso che viene identificata, all’ispezione, con una sensazione di «vuoto» alla palpazione.
La diagnosi è sostanzialmente clinica e viene confermata da esami strumentali quali l’ecografia e la risonanza. Il trattamento è obbligatoriamente chirurgico e consiste nella sutura (tenorrafia) delle due parti interrotte. La sutura non sempre è facile, in quanto la rottura si accompagna a una retrazione delle parti, e viene resa difficoltosa dalla degenerazione del tessuto tendineo. Esistono pertanto varie tecniche chirurgiche, con rinforzi o trasposizioni di lembi muscolari o con l’ausilio di tessuto sintetico.
In ogni caso, nella fase post-chirurgica l’immobilizzazione con apparecchio gessato è necessaria per un periodo di circa 40 giorni. La sostituzione del gesso con tutori con snodo regolabile a livello della caviglia è scelta pratica, in particolare per la possibilità di opporsi gradualmente alla tendenza del piede di portarsi in una posizione di equinismo. Le complicanze post-chirurgiche sono date da processi flogistici-settici, che possono condizionare e ritardare la guarigione della ferita, dalla rigidità articolare della caviglia e dalla mancata cicatrizzazione della rottura.
La prevenzione purtroppo è spesso inefficace in quanto i sintomi premonitori nella maggior parte dei casi non esistono, se non sotto forma di dolore non importante, tumefazione del tendine e zoppia. Alla comparsa di questi sintomi è comunque buona norma rivolgersi all’ortopedico ed effettuare esami diagnostici mirati quali ecografia e rmn. La difficoltà nell’impostare un discorso preventivo nasce spesso dalla mancata compiancenza dei pazienti che, motivati da un punto di vista agonistico, sono spesso riluttanti ad accettare periodi di astensione sportiva.
Terapie fisiche locali quali laser, tecar e ultrasuoni o onde d’urto (con cautela) possono essere efficaci. Il ruolo del fisioterapista è necessario nelle fasi post-chirurgiche. È allo stesso tempo importante anche nelle fasi sintomatiche non traumatiche. La mobilizzazione attiva e passiva della caviglia e del ginocchio, lo stretching, il controllo della postura, l’analisi dell’appoggio del piede alla deambulazione devono essere osservati con attenzione. Allo stesso tempo, il preparatore atletico dovrà stabilire carichi di lavoro adeguati al fine di evitare sovraccarichi lesivi di questa importante struttura tendinea.




Add Comment